שלום חברים! היום נדבר על אחד הסימפטומים הנפוצים ביותר שמגיעים לחדרי המיון – כאב בחזה. נבחן את הגורמים לעלייה ברמות הטרופונין וכיצד יש לפרש את התוצאות בהקשר של כאב בחזה.
הקדמה לכאב בחזה
כאב בחזה הוא סימפטום נפוץ שמזוהה לעיתים קרובות בחדרי המיון. הוא יכול להיות תוצאה של מגוון רחב של מצבים רפואיים, החל מבעיות קליניות פשוטות ועד למצבים מסכני חיים. חשוב להבין את הגורמים השונים לכאב בחזה כדי לבצע הערכה נכונה ולטפל במצב בצורה היעילה ביותר.
כאב בחזה יכול להיגרם מבעיות לבביות כמו אוטם שריר הלב (MI) או אנגינה לא יציבה, אך הוא יכול גם להיות תוצאה של בעיות שאינן לבביות. לכן, יש צורך לבצע הערכה מדויקת ומהירה כדי לקבוע את מקור הכאב.
חשיבות ה-ECG בהערכה ראשונית
במהלך ההערכה הראשונית של מטופלים עם כאב בחזה, בדיקת ECG (אלקטרוקרדיוגרם) היא קריטית. ה-ECG מספק מידע חשוב על פעילות הלב ומאפשר לזהות שינויים שעשויים להעיד על אוטם שריר הלב או תסמונת קורונרית חריפה אחרת.
שינויים ב-ECG, כמו עלייה בקטע ST, יכולים להצביע על אוטם שריר הלב, ודורשים טיפול מיידי. אם ה-ECG אינו מצביע על אוטם, יש לבצע בדיקות נוספות כדי לשלול תסמונות קורונריות אחרות.
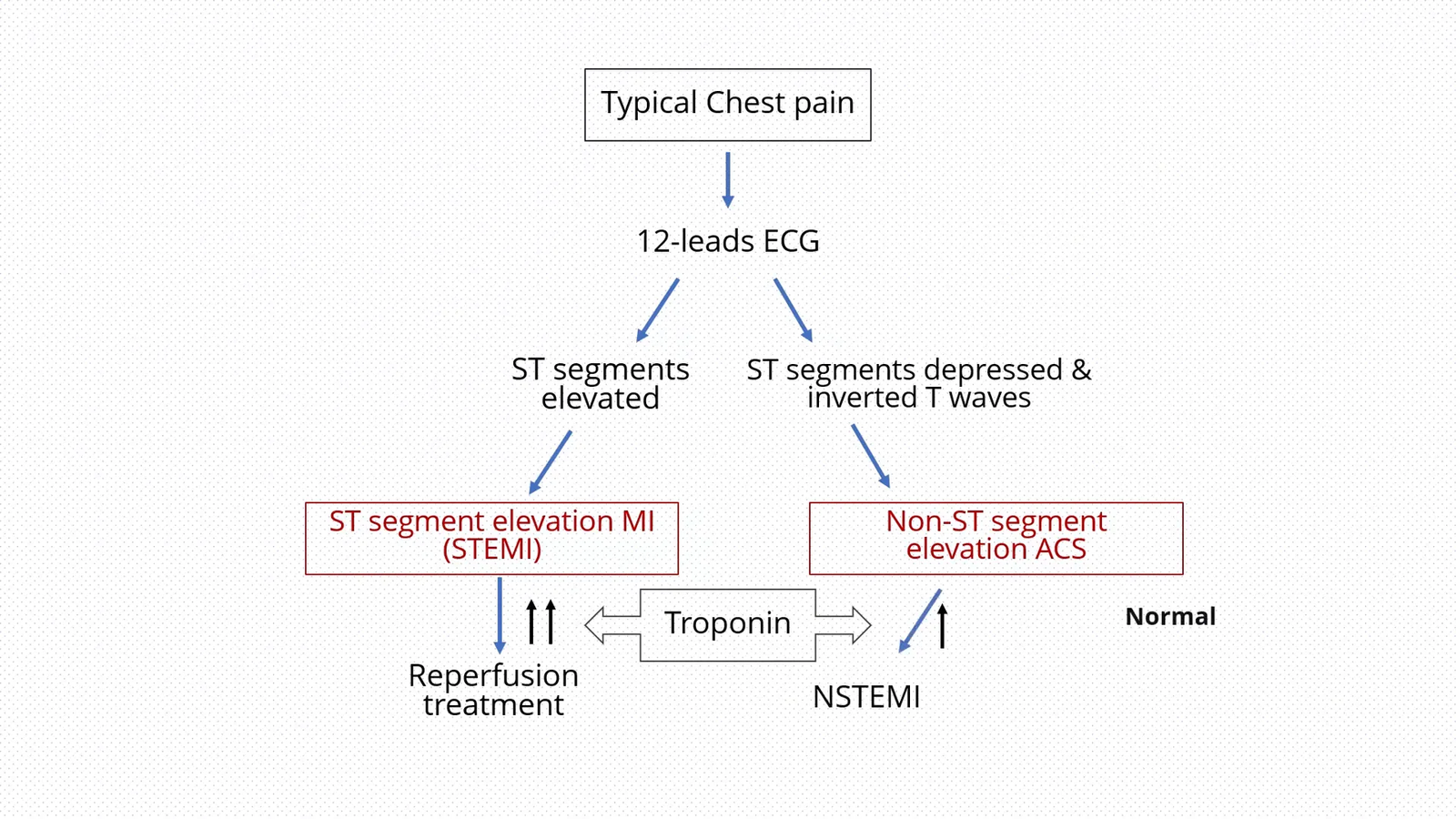
הבנת טרופונין בהקשר של כאב בחזה
טרופונין הוא חלבון שנמצא בשריר הלב, ורמותיו בדם יכולות להעיד על נזק לשריר הלב. כאשר יש נזק ללב, רמות הטרופונין בדם עולות, מה שעוזר לאנשי רפואה לקבוע אם מדובר באוטם שריר הלב או באנגלינה לא יציבה.
חשוב לבדוק את רמות הטרופונין בהקשר של כאב בחזה, שכן רמות גבוהות מעידות על נזק ללב. אם רמות הטרופונין נמוכות, יש לחשוב על אפשרויות אחרות ולבצע בדיקות נוספות.
הבחנה בין MI לאנגינה לא יציבה
הבחנה בין אוטם שריר הלב לאנגינה לא יציבה היא קריטית להמשך הטיפול. אוטם שריר הלב מתרחש כאשר יש חסימה בזרימת הדם ללב, בעוד שאנגינה לא יציבה מתרחשת כאשר יש חוסר זמני בזרימת הדם.
הבדלים אלו יכולים להתגלות באמצעות בדיקות דם, בדיקות ECG והיסטוריה רפואית של המטופל. יש לבצע הערכה מדויקת כדי לקבוע את סוג הכאב ולטפל בו בהתאם.
חשיבות המדגם החוזר של הטרופונין
במקרים שבהם תוצאות בדיקת הטרופונין הן שליליות, יש לבצע מדגם חוזר 6 עד 12 שעות לאחר הכאב המקסימלי. זהו שלב קריטי, מכיוון שייתכן שהנזק ללב לא יהיה מידי, אך ידרוש ניטור נוסף.
אם רמות הטרופונין עולות במדגם החוזר, ניתן לקבוע בצורה מדויקת יותר אם מדובר באוטם שריר הלב. זהו מידע חיוני להמשך הטיפול ולתכנון ההמשך הרפואי.
אבחון תסמונת כלילית חריפה
אבחון תסמונת כלילית חריפה הוא תהליך קרדינלי שדורש תשומת לב רבה. יש לבצע הערכה יסודית של המטופל, כולל היסטוריה רפואית מדויקת ובדיקות פיזיות. ה-ECG הוא כלי עיקרי באבחון תסמונת זו, אך יש צורך בשילוב עם בדיקות דם, במיוחד בדיקות טרופונין.
אם ה-ECG מצביע על שינויים, יש לבצע מדגם של טרופונין כדי לקבוע אם יש נזק ללב. זיהוי מהיר ומדויק של תסמונת כלילית חריפה יכול לחסוך חיים.
מתי לשקול גורמים חלופיים לעלייה בטרופונין
כאשר רמות הטרופונין גבוהות, יש לבדוק את ההיסטוריה הרפואית של המטופל. אם ההיסטוריה אינה תואמת לתסמונת כלילית חריפה, יש לשקול גורמים חלופיים. גורמים אלו יכולים לכלול מצבים לא קרדיו-רפואיים כמו דלקת ריאות או טראומה.
חשוב לבצע בדיקות נוספות על מנת לשלול מצבים אחרים שיכולים לגרום לעלייה ברמות הטרופונין. זה חיוני לאבחון מדויק ולטיפול נכון.
גורמים קרדיו-רפואיים לעלייה בטרופונין
- תסחיף ריאתי
- אדמה ריאתית חריפה
- דלקת שריר הלב
- טראומה ללב
- ניתוח לב
כל אחד מהגורמים הללו יכול לגרום לעלייה ברמות הטרופונין, ולכן חשוב לבצע אבחון יסודי. יש לקחת בחשבון את הסימפטומים הנלווים ואת ההיסטוריה הרפואית של המטופל.
גורמים לא קרדיו-רפואיים לעלייה בטרופונין
- היפוטנשן ממושך
- כוויות חמורות
- שבץ מוחי
- דימום תת-עכבישי
- אי ספיקת כליות סופנית
גורמים אלו יכולים להוביל לעלייה ברמות הטרופונין מבלי שהנזק הוא ישיר ללב. יש לבצע הערכה כוללת של מצב המטופל כדי לקבוע את הגורם המדויק.
סיכום והמלצות
במהלך אבחון כאב בחזה ועריכת בדיקות טרופונין, יש להיות ערניים לכל הגורמים האפשריים. עלייה ברמות הטרופונין עשויה להצביע על נזק ללב, אך יש גם לקחת בחשבון גורמים חלופיים.
בהתבסס על המידע שנאסף, יש לנהל את הטיפול בהתאם. יש להמליץ על בדיקות נוספות במקרים של תוצאות לא חד משמעיות כדי להבטיח שהמטופל יקבל את הטיפול הנכון והמהיר ביותר.



















